|
КЛИНИЧЕСКИЕ ПРИЗНАКИ АЛКОГОЛЬНОЙ БОЛЕЗНИ ПЕЧЕНИ
Клинические признаки АБП
варьируют от полного отсутствия каких-либо симптомов до классической картины тяжелых форм
поражения печени с симптомами печеночной недостаточности и портальной гипертензии.
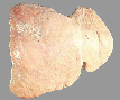
Микронодулярный цирроз. Жировая дистрофия печени
Жировая дистрофия печени
развивается вследствие длительного систематического употребления алкоголя в нетоксических и
субтоксических дозах.
Основное проявление заболевания
- Умеренная гепатомегалия.
- Болевой синдром в правом подреберье отсутствует в 50–75% случаев.
- Возможны легкие нарушения функций печени (в 10–30%). Часто развиваются гастродуодениты.
В 50% случаев и чаще выявляется ожирение.
ОАГ
развивается вследствие ежедневного употребления токсических доз алкоголя в течение 3, чаще 5–6 дней (до 2–12 нед
и более на фоне патологического влечения к алкоголю – хронический алкоголизм 1-й, чаще 2–3-й стадии). Ежедневные дозы
употребляемого алкоголя варьируют от 500–2000 мл водки в сутки.
В первой стадии алкоголизма переносимость алкогольных
напитков возрастает вследствие увеличения выработки в печени
алкогольдегидрогеназы,
метаболизирующий алкоголь с выделением
большого количества энергии.
Отмечаются четкая зависимость и потребность в ежедневном употреблении алкоголя. ОАГ при
морфологическом исследовании биоптатов печени определяется как острый

Дистрофия гепатоцитов при хроническом активном гепатите
некроз
гепатоцитов с развитием нейтрофильной
инфильтрации на месте погибших гепатоцитов и жировой дистрофией (крупно- и мелковезикулярной). В гепатоцитах выявляют
алкогольный геалин (
тельца Мэллори).
При клиническом исследовании больных ОАГ характеризуется как среднетяжелый
или тяжелый. Легкие формы наблюдают и диагностируют редко, так как эти больные не обращаются к врачу. Тяжесть течения
заболевания определяют количеством и качеством выпитых спиртных напитков, продолжительностью запоя, стадией заболевания,
количеством алкогольдегидрогеназы в печени, выраженностью морфологических и функциональных нарушений в печени и других
органах и системах, генетическими факторами.
ОАГ – это полисистемное поражение всех жизненно важных органов, и методически
более правильно в этих случаях выставлять диагноз хронического алкоголизма с последующим перечислением пораженных органов
и систем, среди которых важнейшее место принадлежит печени.
Чаще всего диагностируют ОАГ, алкогольную интоксикацию. Поражение других органов не диагностируют.
Больные ОАГ обращаются к врачу самостоятельно, в сопровождении и по настойчивому требованию ближайших родственников
или доставляются врачами скорой помощи в стадии алкогольного опьянения.
Выделяют следующие варианты течения ОАГ:
1) желтушный,
2) холестатический,
3) отечно-асцитический
4) смешанный.
Наиболее часто наблюдают смешанный вариант течения, когда выявляются признаки всех вариантов течения.
В период запоя наблюдаются выраженные морфологические и психоневрологические нарушения, развитие
функциональной недостаточности печени, центральной нервной системы (ЦНС), периферической нервной системы, сердца и
сосудов, поджелудочной железы, почек и других органов и систем.
Во время запоя и особенно после прекращения употребления алкоголя в первые 1–3 дня у больных отмечаются:
• головные боли, головокружение, бессонница, двигательное возбуждение, слабость, амнезия;
• тошнота, рвота;
• сердцебиение, перебои в работе сердца, одышка;
• боли в мышцах рук и ног, реже – кратковременные судороги;
• редко – развитие синдрома белой горячки, психозов;
• болевой синдром в эпигастрии и правом подреберье тупого распирающего характера;
• выраженный или умеренно выраженный синдром кишечной диспепсии со вздутием живота, в части случаев – с развитием
поноса вследствие поражения поджелудочной железы и тонкого кишечника, желудка.
ОАГ включает и его характеризуют:
• синдром желтухи, умеренно выраженной или выраженной, отражающий печеночно-клеточную недостаточность, цитолиз
(некроз гепатоцитов) и холестаз;
• синдром лихорадки с повышением температуры тела от субфебрильных значений до 38–39°С. Лихорадка обусловлена
некрозом гепатоцитов и воздействием продуктов их распада на организм;
• синдром кровоточивости с развитием носовых, желудочных, легочных, кишечных кровотечений вследствие снижения
выработки в печени протромбина, фибриногена, прокопквертина. Синдром кровоточивости чаще наблюдают при 2–3-й стадии
алкоголизма и редко – в первой стадии.
Всех больных ОАГ доставляют в реанимационные отделения при тяжелом течении, реже – в терапевтические отделения и еще
реже – в психиатрические отделения. Больных чаще доставляют врачи скорой помощи, или они обращаются самостоятельно в
сопровождении родственников. Опрос и анамнез больных и родственников позволяют диагностировать связь заболевания с
злоупотреблением алкоголя в 100% случаев. Чаще всего больные поступают в терапевтические и гастроэнтерологические
отделения с диагнозом
хронического гепатита
без учета его этиологии. При ХАГ только 10% больных признаются в
злоупотреблении алкоголем.
По данным ряда авторов, дозы алкоголя больные занижают в среднем в 5 раз! Среди
пациентов только 40% больных признают умеренное употребление вина или пива. В 50% случаев злоупотребление
алкоголем удается установить при беседах с женой, родителями или представителями администрации предприятий, где работают
больные. Современные анкеты (опросники) ненадежны. Более 70% ответов на все вопросы отрицательные (“не употребляю алкоголь
совсем или крайне редко и не испытываю никаких симптомов”).
Не менее 40–50% всех гепатитов, хронических
панкреатитов и других органных поражений у больных, находящихся на лечении в терапевтических и гастроэнтерологических
отделениях, алкогольные. Сочетание вирусной (В,С) и алкогольной этиологии гепатитов выявляется в 10–12% случаев.
Отечно-асцитический синдром
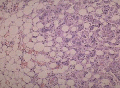
Жировая дистрофия гепатоцитов
с развитием асцита, отеков ног, наличием жидкости в перикарде, плевральных полостях отмечается при тяжелом течении ОАГ
в 10–15% случаев. При этом характерна выраженная гипоальбуминемия, снижение общего белка в крови.
При осмотре состояние больных средней тяжести или тяжелое. Питание больных различное: при коротком алкогольном стаже
(2–3 года) повышенное или нормальное, при более длительном алкогольном стаже и частых запоях – сниженное. Определяется
желтушность кожи и видимых слизистых оболочек различной выраженности (от легкой до выраженной). В тяжелых случаях
наблюдали отечный синдром. В случаях развития алкогольной кардиопатии (миокардиодистрофия) границы сердца смещены влево,
тоны приглушены, часто выслушивался акцент 2-го тона над аортой. Артериальное давление повышено в большинстве случаев,
при отечном синдроме может быть пониженное. Пульс частый (100–120 ударов в 1 мин), в 30–40% – аритмичный. Чаще наблюдается
синусовая тахикардия, экстрасистолия, реже – пароксизмальная тахикардия, мерцательная аритмия (10–15%). Размеры печени
увеличены на +3, +5, +10 см, что зависит от длительности алкогольного стажа. При пальпации печень выступает из-под края
реберной дуги на 3–10 см и более, плотноватая с закругленным краем, умеренно болезненная. Селезенка не увеличена.
В 40–70% случаев у больных выявляются "малые" печеночные признаки: сосудистые звездочки, пальмарная эритема, изменения
ногтей, языка.
При биохимическом исследовании крови выявляются синдромы: печеночно-клеточной недостаточности, цитолиз,
холестаз, иммунное воспаление (реже).
В тяжелых случаях ОАГ наблюдаются все основные печеночные синдромы. В случаях
средней тяжести выделяют желтушный, холестатический и безжелтушный варианты течения (редко). Цитолический синдром
определяют по повышению в крови
трансаминаз
– АлТ, АСТ, ГЛДГ, Г-ГТ, ЛДГ. Чаще трансаминазы повышаются при среднетяжелом
течении в 5–10 раз, при тяжелом течении более чем в 10 раз от нормальных значений. Печеночно-клеточную недостаточность
отражают: снижение альбуминов крови и общего белка крови, снижение
протромбина крови, повышение билирубина крови за счет
прямой функции, снижение холинэстеразы.
Холестатический синдром включает 4 формы:
холестаз без желтухи (повышение ЩФ, ЛАП, г-ГТ);
холестаз без желтухи с повреждением гепатоцитов (повышение ЩФ, ЛАП, г-ГТ, АЛТ, АСТ, ГЛДГ);
холестаз с желтухой (повышение ЩФ, г-ГТ и билирубина крови за счет прямой фракции);
холестаз с желтухой и повреждением гепатоцитов (повышение ЩФ, гГТ, билирубина крови, АЛТ, АСТ, ГЛДГ).
При ОАГ наблюдаются холестаз с желтухой и повреждением гепатоцитов и редко
– холестаз без желтухи, что определяется степенью тяжести гепатита. Для алкогольных поражений характерно повышение АСТ
по сравнению с АЛТ (в 1,5–2 раза, у здорового человека и при вирусных гепатитах АЛТ превышает АСТ в 1,5 раза). В случаях
среднетяжелого течения ОАГ чаще развивается желтушный вариант (50–60%) с проявлением печеночно-клеточной недостаточности.
Наблюдаются субфебрильная температура, желтуха, зуд кожи, слабость, мышечная слабость, кровоточивость, похудение,
метеоризм, болевой абдоминальный синдром, склонность к поносам, ахоличный кал. Развиваются симптомы интоксикации
вследствие всасывания продуктов гниения и брожения в толстом кишечнике и недостаточной их инактивации в печени и
энцефалопатии. Снижаются умственные способности, появляются головные боли, головокружения, нервно-мышечные подергивания,
расстройство походки, сна, нарушения ориентации в пространстве и времени.
Диагноз ОАГ устанавливают на основании:
1) клинической картины заболевания (запои);
2) гепатомегалии с нарушением основных функциональных проб печени;
3) полисистемности поражений;
4) УЗИ печени, поджелудочной железы, сердца или компьютерной томографии;
5) данных об употреблении алкоголя (количество, продолжительность) со слов больного, жены, сотрудников по работе,
соседей.
Показаны консультации нарколога, невролога, исследование крови на
маркеры вирусной инфекции, ФГДС.
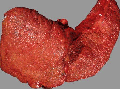
Изменение формы печени при циррозе
ХАГ признается не всеми исследователями, так как в основе его развития лежит ОАГ (некроз гепатоцитов, жировая дистрофия
печени, нейтрофильная инфильтрация). ХАГ с клинических позиций существует и внесен в классификацию болезней человека. При
морфологическом исследовании печени наряду с некрозом гепатоцитов,

Микронодулярный цирроз. Жировая дистрофия печени
жировой дистрофией, нейтрофильной инфильтрацией в
дольке печени наблюдается разрастание соединительной ткани (фиброз). Процесс медленно переходит в
цирроз печени.
Дифференциальный диагноз при жировой дистрофии проводят с ожирением, сахарным диабетом, гликогенозами (у детей). ОАГ
или ХАГ дифференцируют от вирусных гепатитов. Сочетание алкогольного гепатита с вирусными гепатитами наблюдается в 8–12%
случаев. В настоящее время увеличивается число поражений печени наркотического генеза. В тяжелых случаях проводится
дифференциальный диагноз со злокачественными новообразованиями, туберкулезом органов пищеварения. В этих случаях
проводится лапароскопия с биопсией печени, компьютерная томография и другие исследования.

НАПИСАТЬ
|